
La miopía patológica se asocia a cambios secundarios que afectan a la esclerótica, la retina, la coroides y la cabeza del nervio óptico. La maculopatía es la causa más frecuente de pérdida visual en los pacientes con miopía patológica.
Los signos más relevantes para el diagnóstico de la miopía patológica se encuentran explorando el fondo de ojo. Estos son:
Cono miópico: el disco miópico suele ser oblicuo e inclinado. La zona nasal puede tener un borde elevado denominado supertracción. El borde temporal suele estar rodeado por un área concéntrica de pigmentación; el llamado cono miópico o creciente temporal permite observar la superficie interna de la esclera. La coroides suele extenderse hasta un punto más próximo al borde temporal del nervio óptico de lo que lo hace el epitelio pigmentario de la retina (EPR). Esta diferencia podría estar producida por el progresivo alargamiento del globo.
Aspecto pálido en mosaico (tigroide): por atenuación difusa del epitelio pigmentado de la retina con visibilidad de grandes vasos coroideos.
Atrofia coriorretiniana focal: caracterizada por visibilidad de los vasos coroideos mayores. Con el tiempo, en la esclerótica se produce un adelgazamiento de la coroides y del EPR, generalmente en la parte inferior del fondo, que permite observar los grandes vasos coroideos.
Estrías en lacas: consisten en roturas del complejo EPR-membrana de Bruch-coriocapilar y se caracteriza por líneas finas, irregulares y amarillas que, con frecuencia, se ramifican y entrecruzan en el polo posterior.
Membranas neovasculares subretinianas miópicas (MNVm) que pueden desarrollarse en asociación con estrías de laca y placas de atrofia. Hemorragias numulares subretinianas que pueden desarrollarse a partir de las estrías de laca en ausencia de MNVm. La mancha de Fuchs es una lesión elevada, circular y pigmentada que puede desarrollarse después de la absorción de una hemorragia macular .
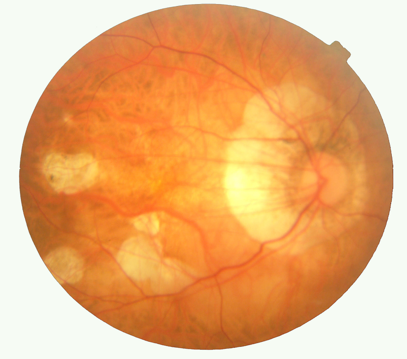
- la imagen de arriba corresponde a atrofias coriorretinianas focales subretinianas con visibilidad de los vasos coroideos. El sujeto es una mujer de 48 años con -12,00 dioptrías.
Las complicaciones más frecuentes:
Los estafilomas se deben a la expansión del globo ocular y al adelgazamiento escleral. Pueden ser peripapilares o afectar al polo posterior y asociarse a la formación de un agujero macular.
El desprendimiento de retina regmatógeno puede producirse por licuefacción vítrea, degeneración en empalizada, agujero atrófico asintomático, agujero macular y, ocasionalmente ,desgarros retinianos gigantes.
a retinosquisis y desprendimiento de la retina. La retinosquisis es un desdoblamiento de la retina en dos capas. La separación se produce generalmente a nivel de la plexiforme externa. Se diferencia del desprendimiento de retina en la separación, que se produce entre el neuroepitelio y el EPR sin formación de agujero macular. La tracción vítrea puede producir estafilomas posteriores en los ojos con miopía alta.
El desprendimiento peripapilar es una elevación amarillo-naranja asintomática e inocua del EPR y la retina sensorial en el borde inferior del cono miópico.
La miopía patológica va asociada a síntomas como la disminución de la AV, escotomas, miodesopsías, metamorfopsias y disminución de la visión nocturna.
Dr Ahmad Zaben
Asociado 36





